膵がんの手術
膵がんに対する切除術式は、がんの位置や広がり、周囲の血管切除の必要性などによって決められます。
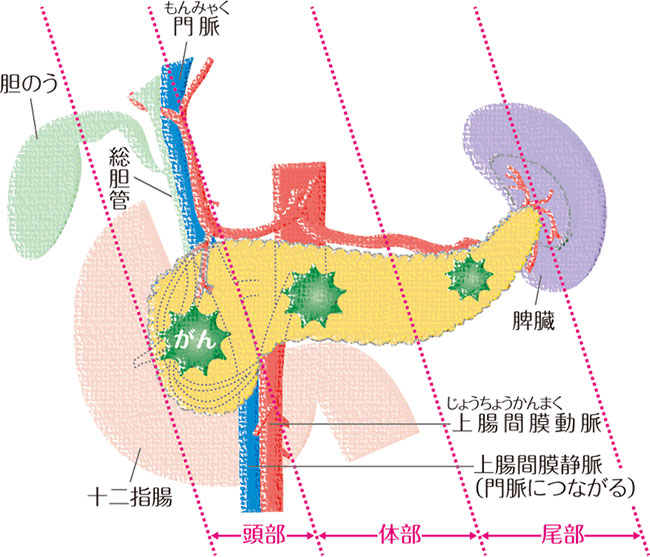
膵がん切除術式の種類
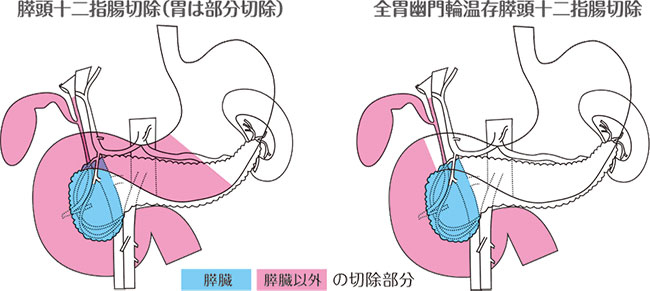
膵頭十二指腸切除(すいとうじゅうにしちょうせつじょ)
- 通常、膵頭部のがんに対しては膵頭部とともに十二指腸、胃の一部、総胆管、胆のうを同時に切除します。残った膵臓を小腸か胃に縫い合わせます。
- 場合によっては、胃を切除しない全胃幽門輪温存膵頭十二指腸切除(ぜんいゆうもんりんおんぞんすいとうじゅうにしちょうせつじょ)を行うことがあります。
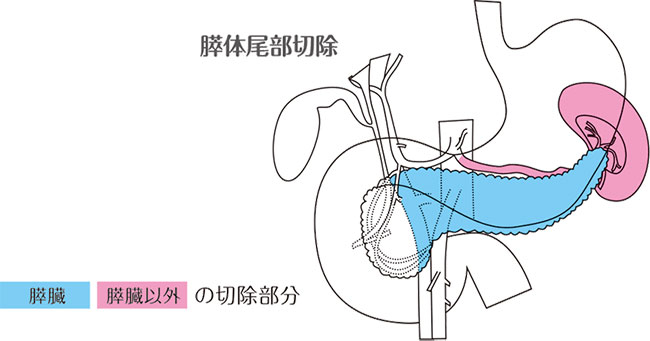
膵体尾部切除(すいたいびぶせつじょ)
膵体部や膵尾部のがんに対しては、通常、膵体尾部・脾合併切除を行います。
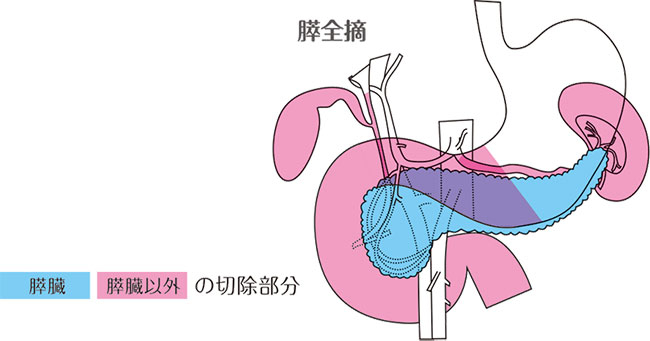
膵全摘
ときにがんが膵臓全体に広がっていることがあり、この場合は膵全摘が行われます。先に述べた膵頭切除と膵体尾部切除を同時に行います。
血管合併切除
膵頭部と膵体部との間の後方には、上腸間膜(じょうちょうかんまく)静脈-門脈(もんみゃく)が縦に走っています。この血管に手術前や手術中にがんが広がっていることがわかった場合には、膵臓とともに合併切除します。
リンパ節と結合組織の切除
膵がん細胞はリンパ節や結合組織へ広がりやすいことから、膵周囲の結合組織やリンパ節は広く切除されます。しかし、切除の程度によっては長引く下痢を引き起こしますので、手術中にがんの広がりを正確に診断し、がん細胞の及んでいない組織はできるだけ温存します。
膵がん切除後の合併症
膵がんは大きさや発生の部位、転移の状況などによって、切除しなければならない範囲が異なりますが、手術後の合併症は生活に支障をきたしたり、生命にかかわることもありますので、注意が必要です。
早期合併症:入院中に発生しやすい合併症
- 膵がんを切除した後に発生しやすいのは、膵液の腹腔内漏出(ふくくうないろうしゅつ)(膵液瘻(ろう))です。漏出した膵液は腸液や細菌によって活性化され、周囲の血管や消化管壁をこわし、出血や腹膜炎を続発する危険性があります。
- 切除の範囲によっては下痢が起きたり、胃の中の食物を排泄するのが遅くなることがあり、このような症状が発生すると、入院期間が長くなることがあります。
- 膵臓を広く切除すると、消化酵素の分泌機能だけでなく、インスリン分泌機能も低下します。手術後には消化剤の服用や血糖値測定、インスリン注射が必要になることがあります。
晩期合併症:退院後に発生することがある合併症
- 手術後時間が経過してから発生することがある合併症は、イレウス(腸閉塞)、糖尿病または低血糖、下痢・栄養障害、胃(十二指腸)吻合部潰瘍(ふんごうぶかいよう)(出血、食物の通過障害)、胆管炎などの感染症などです。
よくあるご質問のQ4(退院後にとくに注意することは何ですか?)もご参照ください。
手術後のフォローアップ
術後補助化学療法終了後は定期的な通院によって、(1)膵がん再発、(2)残存した膵臓機能、(3)合併症発生、(4)栄養状態のチェック、(5)精神状態の変化に関するチェックを担当の医師と相談しながら行っていきます。
膵がん再発のチェック
- 膵がんは他のがんと比べ、切除後の再発率が高いことが知られており、再発のチェックは、術後のフォローアップの中でもっとも重要な事項です。
- 膵がんの再発は、頻度の高い順に、(1)肝転移再発、(2)局所(膵周囲)再発、(3)腹膜再発、(4)リンパ節再発、(5)肺や骨への転移による再発があります。
- 再発のチェックは、おもに身体診察、血液検査、画像検査の3つによって行われます。
身体診察
体重の低下、貧血、リンパ節の腫れ、腹水のたまり方など
血液検査
白血球数や赤血球数などの一般検査に加え、CA19-9やCEA(がん胎児性抗原)などの腫瘍マーカー値、血中酵素検査の推移など
画像検査
腹部のCT(コンピュータ断層撮影)、超音波検査、MRI(磁気共鳴画像(じききょうめいがぞう))検査、PET(陽電子放射断層撮影)検査など
残存した膵臓機能のチェック
手術によって膵臓が切除されると、膵臓の機能が低下し、血糖値の調節障害や食物の消化吸収障害をともなうことがあります。
血糖値の調節障害のチェック
糖尿病に行われる検査を行います。
血液検査(空腹時血糖値、ヘモグロビンA1c値)、尿検査(尿糖)が行われます。
消化吸収障害のチェック
下痢の有無や便の状態を確認します。
その他のチェック
合併症のチェック(膵がん切除後の合併症参照)や栄養状態のチェック(体重変化、食事摂取量の変化、身体診察、血液検査)に加えて、精神状態の変化(意欲の低下や睡眠障害、動悸やめまい、強い不安感など)に関するチェックを行います。